Szybsza interwencja, mniej hospitalizacji: nowoczesne nebulizatory w leczeniu POChP na SOR-ze
Wśród najczęstszych przyczyn wizyt na Szpitalnych Oddziałach Ratunkowych (SOR) niezmiennie znajdują się zaostrzenia astmy oraz przewlekłej obturacyjnej choroby płuc (POChP). Priorytetem interwencji w ostrym stanie jest szybkie opanowanie duszności i ograniczenie potrzeby hospitalizacji.
Choć wybór odpowiedniego leku ma kluczowe znaczenie, równie ważny okazuje się sposób jego podania – zwłaszcza w aerozoloterapii, gdzie efektywność zależy od skutecznej depozycji cząstek w drogach oddechowych.
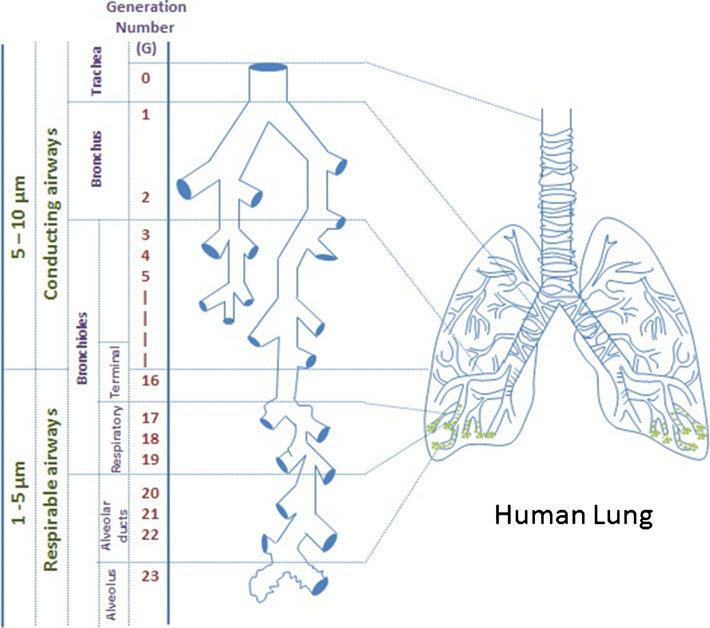
Wielkość cząstek a skuteczność leczenia
Dla uzyskania efektu klinicznego w dolnych drogach oddechowych, cząsteczki aerozolu powinny mieć rozmiar od 1 do 5 mikrometrów (µm). Większe cząstki osadzają się w jamie ustnej i gardle, podczas gdy mniejsze mogą być wydychane bez efektu terapeutycznego.
Nebulizatory: klasyczne vs nowoczesne
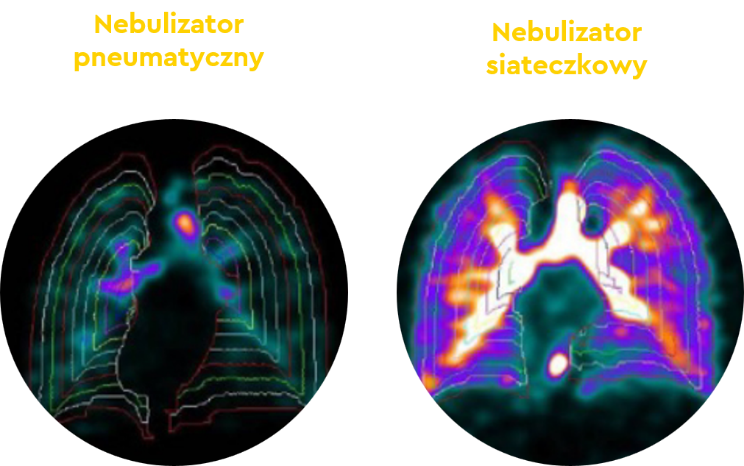
Nebulizatory pneumatyczne, stosowane od lat 30. XX wieku, wykorzystują sprężone powietrze do wytwarzania aerozolu. Ich ograniczeniem jest niska skuteczność – do płuc pacjenta dociera jedynie 5–12% dawki nominalnej.
W odpowiedzi na te ograniczenia, powstały nebulizatory siateczkowe – nowoczesne, kompaktowe urządzenia, które:
- działają na akumulator lub zasilane są z sieci (nie wymagają sprężarki),
- wytwarzają cząsteczki leku w idealnym zakresie 1–5 µm,
- nie podgrzewają ani nie degradują leku,
- umożliwiają precyzyjniejsze dostarczenie dawki do oskrzeli.
Badania scyntygraficzne wykazują, że skuteczność depozycji leku jest w ich przypadku nawet sześciokrotnie wyższa niż w urządzeniach pneumatycznych.
Mniej hospitalizacji, szybszy wypis
W badaniu klinicznym z udziałem 1594 pacjentów z POChP leczonych na SOR-ze:
- Nebulizator pneumatyczny zastosowano u 879 osób.
- Nebulizator siateczkowy – u 715 osób.
Rezultaty:
- czas pobytu na SOR był krótszy średnio o 37 minut (13%) w grupie nebulizatorów siateczkowych,
- liczba hospitalizacji spadła o 32%,
- pacjenci otrzymali niższą łączną dawkę salbutamolu.
To nie tylko korzyść kliniczna – to również realne odciążenie dla personelu i systemu.
Praktyczne korzyści dla oddziałów ratunkowych
Wprowadzenie nebulizatorów siateczkowych może znacząco wpłynąć na organizację pracy oddziału:
- skrócenie czasu interwencji = zwiększenie przepustowości,
- więcej wypisów = mniej zajętych łóżek,
- mniejsze zużycie leku = niższe koszty leczenia,
- brak potrzeby zasilania sprężonym powietrzem = możliwość stosowania poza SOR-em (np. w karetkach).

| Parametr | Nebulizator pneumatyczny | Nebulizator siateczkowy |
| Źródło zasilania | Sprężone powietrze | Akumulator i/lub sieć |
| Objętość zalegająca | Do 2,5 ml, duża strata leku | 0,1 ml (przy 3 ml leku) |
| Czas interwencji | Dłuższy | Krótszy o 13% |
| Liczba hospitalizacji | Wyższa | Niższa o 32% |
| Możliwość stosowania w terenie | Ograniczona | Tak |
Wnioski i dalsze kroki
W obliczu wyzwań związanych z rosnącą liczbą pacjentów i ograniczonymi zasobami kadrowymi, inwestycja w nowoczesne technologie nebulizacji wydaje się uzasadniona nie tylko klinicznie, ale i ekonomicznie. Nebulizator siateczkowy to więcej niż wygodne urządzenie – to narzędzie poprawiające efektywność całego systemu opieki w stanach nagłych.Chcesz dowiedzieć się, jak wprowadzić technologię nebulizacji siateczkowej w Twojej placówce?
Skontaktuj się z przedstawicielem CIRRO i poznaj nasze rozwiązania.
Źródła:
- Badanie kliniczne Aerogen: https://www.aerogen.com/files/Publications-Aerogen_ClinVis_Dunne_ClinicalOutcomesTrial_PM1098_ENG.pdf
- Artykuł z ScienceDirect: https://www.sciencedirect.com/science/article/pii/S0735675717309075?via%3Dihub